秦爱兰医生的科普号
- 精选 注射用伏立康唑半量维持治疗重型肝炎并发侵袭性肺曲霉菌病的疗效及预后分析
重型肝炎患者因机体免疫功能低下、使用大剂量糖皮质激素和抗生素、肠道微生态失衡等原因,容易合并侵袭性肺曲霉菌病(IPA)。侵袭性真菌感染需要通过胃肠外途径给予适当的抗真菌药物,但基于肝功能损害严重,需权衡利弊给予药物,本文主要对32例患者使用半量和全量注射用伏立康唑进行回顾性分析,观察其疗效和预后。资料与方法一、 一般资料 自2006年12月-2012年3月苏州大学附属第一医院感染病科收治的32例重型肝炎合并IPA患者,诊断符合2000年第10次全国病毒性肝炎和肝病学术会议修订的标准[1],肺曲霉菌病诊断符合文献标准[2]。其中男27例,女5例,年龄23~72岁,平均(51.0±14.39)岁。全量治疗组25例,半量治疗组7例。各组患者人口统计学特征、临床表现、肝功能、凝血酶原时间均无明显差异(见表1)。所收集32例患者中,3例为酒精性肝硬化引起,2例为戊型病毒性肝炎引起,3例为乙型病毒性肝炎合并药物性肝损害引起,1例为单纯药物性肝损害引起,4例为不明原因引起,余19例为乙型病毒性肝炎引起。32例肺曲霉菌感染的患者常见临床表现为发热、咳嗽咳痰,痰多为铁锈色或痰中带血丝。所有患者胸部X线片检查均可见团块状密度增高影,21例出现在右上肺野,11例出现在左肺,其中5例出现不规则空洞,肺部曲霉菌感染典型的光晕征及新月形空气征1例。二、治疗方法 全量组25例负荷剂量为400mg,每12小时一次,维持剂量200mg, 每12小时一次;半量维持组7例第一日负荷剂量不变,维持剂量为100mg, 每12小时一次;同时所有病例均给予基础支持、护肝退黄、促进肝细胞再生和改善微循环等治疗。住院期间所有病例均给予甲基强的松龙1mg/kg/天抑制免疫,并于相应抗生素抗感染和股静脉置管营养治疗,13例给予人工肝(血浆置换)治疗(其中半量组2例,全量组11例)。三、观察项目 临床症状改善情况、肝功能(TBil、ALT)、凝血酶原时间(PT)、胸部CT。四、 疗效判断标准 改善:(1)发热、咳嗽等症状减轻或消失;(2)实验室检查:肝功能(TBIL、ALT)好转或基本恢复正常,凝血酶原时间(PT)指标缩短;(3)影像学改变:病灶体积减小。恶化:(1) 发热、咳嗽等症状未减轻或加重;(2)实验室检查:肝功能(TBil、ALT)无明显好转、无改善,凝血酶原时间(PT)延长;(3)影像学改变:病灶体积未减小或扩大。 五、 统计学处理 计量资料用均数±标准差( ±S)表示,两组间比较用t检验,采用IBM SPSS 19.0分析,P<0.05表示差异有统计学意义。结果 一、 肝功能及PT变化比较 两组患者经伏立康唑治疗2周后血清TBil及ALT和PT的变化见表1。治疗后半量组肝功能优于全量组,但凝血酶原时间两组变化不大。表1两组患者治疗前后TBil、ALT、PT的变化( ±S)组别例数TBil(umol/L) ALT(U/L)PT(s)治疗前治疗后治疗前治疗后治疗前治疗后半量组7301.6±177.0120.3±108.7101.4±60.055.9±27.821.4±3.921.6±6.1全量组25297.6±180.9296.7±217.3a112.1±51.392.7±49.4 a21.3±7.122.5±6.0与全量组比较,aP<0.05。 二、临床症状及胸部CT改善情况 ①临床症状:见表2。全量组发热、咳嗽咳痰、肺部啰音好转率分别为60.87%、70.83%、61.90%;半量组分别为85.71%、100.00%、85.71%。具体临床表现和体征见表2。②胸部CT:见表3。半量治疗组病灶体积呈减小趋势,有好转倾向。表2 抗真菌治疗前后临床表现和肺部体征变化(32例)临床表现全量组(n=25)治疗前/治疗后半量组(n=7)治疗前/治疗后发热23/97/1咳嗽咳痰铁锈色痰21/52/0痰中带血丝2/11/0白色粘液痰1/11/0全身中毒症状0/00/0低氧血症和酸碱失衡0/00/0肺部啰音21/87/1表3两组患者治疗前后胸部CT病灶体积(cm)变化组别例数1d1w2w半量组全量组723131±12132±11128±11138±12a94±7 130±11a与全量组比较,aP<0.05 三、药物不良反应 半量组患者仅1例患者因肝功能进行性恶化停药,而全量组患者9例因肝功能恶化停药。全量组患者有2例因出现视力模糊,色觉改变停药;9例患者因出现恶心、呕吐和腹胀症状减为半量治疗。讨论重型肝炎患者由于肝细胞大量坏死,导致肝脏功能衰竭,这一临床症状包括血流动力学改变、肾衰竭、凝血病、代谢紊乱,以及易并发细菌或者真菌感染。重型肝炎患者的真菌感染部位以肺部和肠道为多见,重型肝炎患者一旦并发IPA,病情可迅速恶化,病死率增加,可称为“临终感染”,在临床上必须引起高度重视。肝衰竭患者由于住院时间长,易出现多种并发症,使用腹腔穿刺、深静脉穿刺等诊疗操作较多,长期联合使用抗菌素,侵袭性真菌感染机会明显增加,肝衰竭患者一旦合并感染就会造成肝脏受损进一步加重,导致死亡[3]。追究其易感原因,考虑是由于患者免疫功能降低,易造成肠道微生态失衡,加上长期使用糖皮质激素和抗生素,易诱发进一步的真菌感染或者导致IPA的加重。2008年美国传染病学会(IDSA)推荐伏立康唑作为初始治疗IPA首选药物。与两性霉素B脱氧胆酸盐相比,伏立康唑的肝肾毒性明显减少,其肝毒性具有剂量依赖性,肝功能不全的的患者应减少剂量[4]。重复给药的毒性研究提示伏立康唑的靶器官为肝脏。与其他抗真菌药相似,实验动物发生肝毒性时的血浆暴露量相当于人用治疗剂量所达到的暴露量。伏立康唑主要通过肝脏代谢,仅有少于2%的药物以原形经尿排出。给予用放射性同位素标记过的伏立康唑后,多次静脉滴注给药者和多剂量口服给药者中分别约有80%和83%的放射活性在尿中回收。伏立康唑的终末半衰期与剂量有关。由于伏立康唑的代谢具有可饱和性,所以其药代动力学呈非线性,暴露药量增加的比例远大于剂量增加的比例。关于伏立康唑的药代动力学,在维持半量时与肝功能正常人群全量时AUC相当,因此,重型肝炎患者因肝细胞大量坏死,会导致药物代谢出现障碍,加重肝脏负担,进而引起AUC过高,毒性反应加大,因此严重肝功能不全的患者应用本品时必须权衡利弊,并密切监测药物的毒性反应。目前尚无肝衰竭患者应用注射用伏立康唑(威凡)的临床研究,我科收治的32例重型肝炎合并IPA的不同剂量的抗真菌治疗的患者,发现给予半量注射用伏立康唑(威凡)后,肝功能较全量组明显好转,且疗效比较明显好于全量组,但两组凝血酶原时间无明显差别。重型肝炎患者存在严重的肝细胞损害,给予全量伏立康唑后,由于肝脏对药物的代谢能力下降,药物累积浓度增加,毒性明显增加,进一步加剧肝脏损害,导致肝衰竭患者病情继续恶化,全身抵抗力崩溃,反而深部真菌感染难以控制。根据其药代动力学,肝衰竭患者给予半量伏立康唑其与正常人全量维持治疗时AUC相当,既可以达到抗真菌的有效血药浓度,又降低了药物对肝脏的毒性。本文的研究结果充分说明,对于肝衰竭这样的特殊患者群,使用伏立康唑应慎重权衡利弊,建议给予半量注射用伏立康唑(威凡)维持治疗。结合本文回顾性研究,因本文病例较少,可能存在其他因素会影响其转归,建议考虑到患者本身身体状况、致病原因及药物毒性等方面的原因,行大规模临床研究以进一步确定何种剂量为治疗重型肝炎的最佳剂量,本文仅是对其进行初步探讨。 参考文献[1] 中华医学会传染病与寄生虫病学分会和肝病学分会.病毒性肝炎防治方案[J]. 中华肝脏病杂志,2000,8(6):324-329.[2 ] 中华医学会重症学分会. 重症患者侵袭性真菌感染诊断与治疗指南[ J ]. 中华内科杂志, 2007, 46 (11) : 960 - 966.[3 ] Polson J, Lee WM. AASLD position paper: The management of acute liver failure.Hepatology, 2005,41(5) : 1179-1197.[ 4 ] Jeu L, Piacent FJ, Lyakhovestkiy AG, et al. Voriconazole [ J ]. Clin Ther, 2003, 25 (5) : 1321-1381.
秦爱兰 主任医师 苏州大学附属第一医院 感染病科6183人已读 - 精选 苏州地区近五年医院感染调查分析
秦爱兰1,刘月秀1,李新芳1(1.苏州大学附属第一医院感染科,江苏 苏州215006 )2项目基金:苏州市社会发展基金,编号:SS0704摘要:目的 探讨苏州地区医院感染流行状况及临床分离菌株的耐药特点,为预防与控制医院感染提供科学依据。方法 采用回顾性的调查方法,对苏州地区2004-2008年32所医院住院患者医院感染进行调查分析。结果 苏州地区五年院内感染发生率为2.6%。院内感染发生率最高的科室为监护病房(16.1%),最常见的部位为下呼吸道(40.5%)。男性构成比高于女性((57.4% vs 42.6%),年龄大于60岁的患者院内感染构成比(45.3%)最高, 5-14岁的患者院内感染构成比(2.9%)最低。医院感染最常见的危险因素为慢性基础疾病、恶性肿瘤、泌尿道插管与气管切开、插管及放化疗。院内感染病原菌中,革兰阴性菌感染率最高(46.2%)最高,真菌呈逐年上升趋势(29.9%)。院内感染菌耐药率均较高,产超广谱β-内酰胺酶的大肠埃希菌、肺炎克雷伯菌阳性率为22.8%、17.9%,MRSA、MRSE阳性率分别、44.4%与55.4%。 结论 医院感染形势严峻,需采取合理措施控制医院感染,降低细菌耐药率关键词:医院感染;调查分析;耐药性中图分类号:R378.2+ 文献标识码:A 文章编号:Analysis of Nosocomial Infection in Suzhou Area from 2004 to 2008Qin Ai-lan1,Xiong Gui-zhen 2,Liu Yue-xiu 1,Li Xin-fang 1,Fan-Bin 1, Deng Chang-qing 1, Gan Jian-he 1(1.The First Hospital Affiliated to Suzhou University, Suzhou, Jiangsu 215006, China 2. The Second Hospital Affiliated to Yichun College, Yichun, Jiangxi, 336000 )Abstract: OBJECTIVE To investigate the prevalence of nosocomial infection in Suzhou area and the characteristics of pathogens isolated from infected patients.MEHTODS The data from hospitalized cases of 32 hospitals in Suzhou ( from 2004 to 2008) was analysed by retrospective study.RESULTS From 2004 to 2008, nosocomicalinfection rate was 2.6%. The highest incidence of nosocomial infection was intensive care unit (16.1%). The most common site of nosocomial infection was the lower respiratory tract (40.5%). The ratio of nosocomial infection in male is higher than that in female(57.4% vs 42.6%).On the other hand, the highest ratio(45.3%) of nosocomial infection is those older than 60 years old and the lowest ratio(2.9%) is those from 5 years old to14 years old. The most common risk factors was chronic diseases, cancer, urinary tract intubation, tracheostomy, radiotherapy and chemotherapy. The ratio of these factors was 17.0%,15.3%,10.7%,7.7%,7.5% respectively. In all isolates from nosocomial infections, the highest ratio(46.2%) is gram-negative bacteria infection and followed by fungi infection(29.9%), gram-positive bacteria (21.7%).Drug resitance of bacterium from nosocomicl infecion is very severe. The overall resistance was on the rise year by year. The ratio of strains producing extended-spectrum β-lactamase were in all Escherichia coli and Klebsiella pneumoniae was 22.8% and 17.9% respectively. The detection rate of methicillin-resistant Staphylococcus aureus (MRSA) was 44.4% and Staphylococcus epidermidis (MRSE) was 55.4% . CONCLUSIONS The situation of nosocomical infecion in Suzhou area is very rigorous. It is urgent to control nosocomical infection and depress bacterial drug resistance by reasonable methods. Key words: Nosocomial infection;Investigation and Analysis;Drug-resistance院内感染及细菌耐药所带来的危害已日益引起各大医院的重视,有效控制院内感染,从而提高医院医疗质量已成为医学界所共同面对的课题。为此,我们对苏州地区近5年来院内感染的流行状况、细菌分布及耐药性进行了调查分析,为进一步控制苏州地区院内感染提供依据。1 材料与方法1.1 一般资料 收集2004年1月至2008年12月苏州地区32所医院院内感染资料,医院感染的诊断根据卫生部2001年颁发的《医院感染诊断标准(试行)》执行。所有患者均符合卫生部医院感染的诊断标准。标本包括痰、脓液、分泌物、血液、尿液及其它标本等。1.2 菌种鉴定和药敏试验 使用VITEK-2全自动细菌分析系统和手工法进行菌种鉴定。药敏试验采用纸片扩散法(Kirby—bauer法)进行。抗菌药物纸片为 BBL公司或 OXOID公司商品。药敏结果根据2004年美国临床实验室标准化委员会(NCCLS)标准判定。1.3 特殊耐药菌检测 超广谱β-内酰胺酶(ESBLs)阳性G菌株检测:采用NCCLS推荐确证实验。耐甲氧西林葡萄球菌的检测:采用K-B法(参照文献[1]进行)。1.4 统计学分析:对调查数据利用SAS2.0统计分析系统进行卡方检验。2 结 果2.1 苏州地区院内感染流行状况:苏州地区自2004年至2008年共有住院患者1976690例,发生院内感染52263例,平均院内感染发生率为2.6%,各年度院内感染率分别为2.8%、2.6%、2.6%、2.7%、2.6%。其中手术科室院内感染率为1.7%,非手术科室院内感染率为3.9%,且非手术科室各年度院内感染率均高于手术科室。在所有科室中,院内感染发生率最高的科室为监护病房(16.1%),其次为血液科(11.2%)、神经外科(7.0%)和神经内科(6.0%)(详见表1)。表1 各科室院内感染率科室2004年2005年2006年2007年2008年合计呼吸科4.4%3.7%4.0%4.5%3.4%3.9%消化科3.7%3.0%3.4%3.7%3.6%3.4%心血管科3.9%3.8%3.5%3.7%3.4%3.6%内分泌科4.1%5.1%5.0%4.8%4.3%4.7%肾病科6.4%5.0%4.7%4.4%5.0%5.0%感染科3.9%3.5%3.3%2.7%2.6%3.1%血液科13.3%11.8%11.2%10.6%9.9%11.2%神经内科5.5%5.8%5.8%6.1%6.3%6.0%内科其他5.5%4.6%4.9%5.2%4.0%4.7%儿科2.1%2.1%2.2%2.5%2.7%2.4%普外科1.5%1.3%1.3%1.5%1.3%1.4%胸外科2.7%2.5%2.9%2.7%2.0%2.5%神经外科8.1%8.1%6.9%6.6%6.3%7.0%骨科1.6%1.6%1.4%1.6%1.4%1.5%泌尿科2.7%2.1%2.0%1.5%1.2%1.8%烧伤科3.3%2.7%2.4%4.2%1.6%2.8%整形科1.2%0.3%0.5%0.5%0.9%0.7%肿瘤科2.7%2.4%1.6%1.7%1.2%1.9%妇科1.1%1.2%1.0%1.0%0.9%1.0%产科0.6%0.8%0.9%0.7%0.7%0.7%五官科0.7%0.4%0.5%0.3%0.3%0.4%眼科0.2%0.1%0.1%0.1%0.0%0.1%外科其他2.1%3.0%2.8%2.8%2.4%2.6%监护病房15.5%20.8%18.6%15.4%13.4%16.1%其他5.4%5.0%4.8%4.6%4.4%4.7%2.2 感染部位构成比、性别、年龄、住院天数构成比院内感染最常见的部位为呼吸道,其中下呼吸道院内感染构成比最高,为40.5%,上呼吸道院内感染构成比为21.7%。其他较常见的感染部位依次为胃肠道11.7%、泌尿道9.2%。胸腔、脑膜、腹腔感染则构成比较低(见表2)。对院内感染与性别、年龄及住院天数的关系进行了分析。在院内感染患者中,男性患者各年份院内感染构成比均高于女性患者,分别为57.4%与42.6%(P
秦爱兰 主任医师 苏州大学附属第一医院 感染病科4856人已读 - 就诊指南 丙肝标准治疗方案
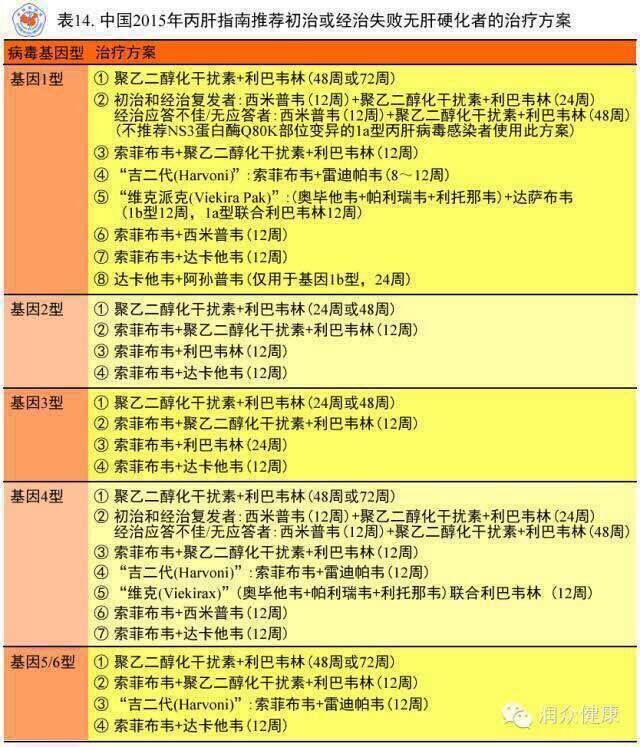 秦爱兰 主任医师 苏州大学附属第一医院 感染病科1072人已读
秦爱兰 主任医师 苏州大学附属第一医院 感染病科1072人已读 - 就诊指南 丙肝标准治疗方案
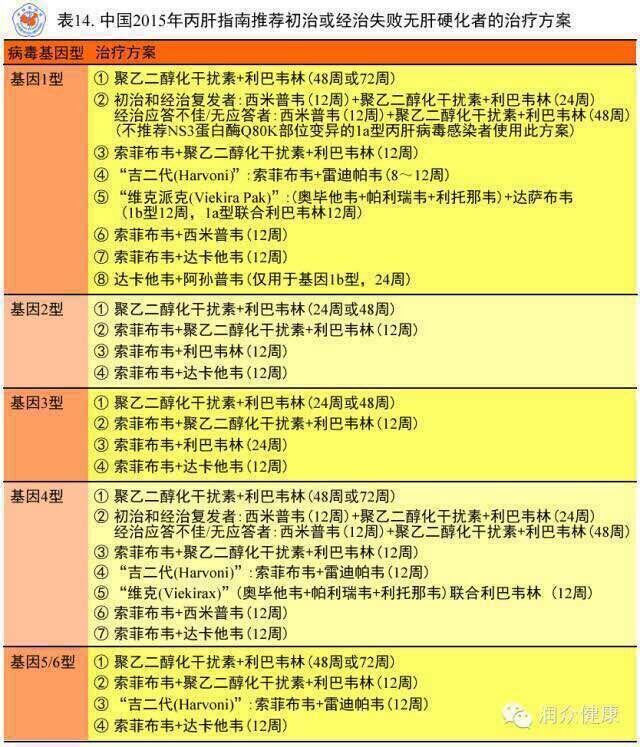 秦爱兰 主任医师 苏州大学附属第一医院 感染病科1249人已读
秦爱兰 主任医师 苏州大学附属第一医院 感染病科1249人已读 - 医学科普 院内感染
医院感染是指住院病人在医院内获得的感染,包括在住院期间发生的感染和在医院内获得出院后发生的感染,但不包括入院前已开始或者入院时已处于潜伏期的感染。医院工作人员在医院内获得的感染也属医院感染。广义地讲,医院感染的对象包括住院病人、医院工作人员、门急诊就诊病人、探视者和病人家属等,这些人在医院的区域里获得感染性疾病均可以称为医院感染,但由于就诊病人、探视者和病人家属在医院的时间短暂,获得感染的因素多而复杂,常难以确定感染是否来自医院,故实际上医院感染的对象主要是住院病人和医院工作人员。简介 自有医院以来就存在着医院感染问题,但是,从科学上来认识医院感染以及减少医院感染发生的必要性,乃是近代科学在发展过程中逐步认识,逐步深入和解决的。医院感染的历史可概括为三个阶段:细菌学时代以前,19世纪以前,人们认为创伤后发生的化脓性感染是不可避免的,因为当时人们还没有认识到自然界中的微生物,无法采取预防对策。比如霍姆斯于1843年发现了产褥热,当时在欧洲是人所共知的一种及其危险的疾病。医院曾因它而被称为“死亡场所”。细菌学时代以后,19世纪以后,人们逐步认识了微生物,英国外科医师利斯特首先阐明了细菌与感染之间的关系,并提出消毒的概念。法国微生物学家巴斯德在显微镜下发现了空气中的微生物,并采用加热消毒等方法来减少他们的数量,从而控制感染。不久后产生了无菌技术,以后又开始了蒸汽消毒器灭菌时代。抗生素时代,1928年,英国弗莱明发现了青霉素,并于40年代制造成功,从此进入了抗生素时代,青霉素在预防和治疗感染上起到了特殊效果,引起了医务人员极大的反响,但同时削弱了医院对灭菌技术的重视。直到70年代,医务人员又把注意力转向无菌技术上来,并且与抗生素应用相结合,正在有效的解决感染与医院感染问题。分类按感染部位分类全身各器官、各部位都可能发生医院感染,可分为呼吸系统医院感染、手术部位医院感染、泌尿系统医院感染、血液系统医院感染、皮肤软组织医院感染等等。按病原体分类可将医院感染分为细菌感染、病毒感染、真菌感染、支原体感染、衣原体感染及原虫感染等,其中细菌感染最常见。每一类感染又可根据病原体的具体名称分类,如柯萨奇病毒感染、铜绿假单孢菌感染、金黄色葡萄球菌感染等。按病原体来源分类1.内源性感染:又称自身感染,是指各种原因引起的患者在医院内遭受自身固有病原体侵袭而发生的医院感染。病原体通常为寄居在患者体内的正常菌群,通常是不致病的,但当个体的免疫功能受损、健康状况 不佳或抵抗力下降时则会成为条件致病菌发生感染。2.外源性感染:又称交叉感染,是指各种原因引起的患者在医院内遭受非自身固有的病原体侵袭而发生的感染。病原体来自患者身体以外的个体、环境等。包括从个体到个体的直接传播和通过物品、环境而引起的间接感染。发病原因任何感染都是致病微生物与宿主在一定条件下相互作用而发生的一种病理过程。医院感染也不例外,一方面,病原体寻找一切机会和途径侵入人体,并在其生长、繁殖过程中排出代谢产物,损害宿主的细胞和组织;另一方面,人体启动其各种免疫防御机制,力图将侵入的病原体杀灭,将其连同毒性产物排出体外。两者力量的强弱和增减,决定着整个感染过程的发展和结局。医院内有各种疾病的病人,其免疫防御功能都存在不同程度的损害和缺陷。同时,病人在住院期间,又由于接受各种诊断和治疗措施,如气管插管、泌尿道插管、内窥镜、大手术及放射治疗、化疗等,又不同程度的损伤并降低了病人的免疫功能。加之医院中人员密集,有各种感染疾病的病人随时可能将病原体排入医院环境中。于是医院内的空气受到严重污染,成为微生物聚集的场所。细菌、病毒、真菌等微生物在医院的空气、物体表面、用具、器械等处皆可存在。这样,处于抵抗力低下的各种病人,又活动在微生物集中的环境里,时刻都有遭受医院感染的危险。促发因素 主观因素:医务人员对医院感染及其危害性认识不足;不能严格地执行无菌操作技术和消毒隔离制度;医院规章制度不全,致使感染源传播。此外,缺乏对消毒灭菌效果的有效监测,不能有效地控制医院感染的发生。客观因素:随着医学的发展,医疗活动中侵入性操作越来越多,如动静脉插管、泌尿系导管、气管切开、气管插管、吸入装置、监控仪器探头等,在诊治疾病的同时,还把外界的微生物导入体内,同时损伤了机体的防御屏障,使病原体容易侵入机体;为治疗需要,激素或免疫抑制剂的大量使用,接受化疗、放疗后,致使病人自身免疫机能下降而成为易感者;大量抗生素的开发和普及治疗,使病人体内正常菌群失调,耐药菌株增加,致使病程延长,感染机会增多;随着医疗技术的进步,过去某些不治之症可治愈或延长生存时间,故住院病人中慢性疾病、恶性疾病、老年病人所占比例增加,而这些病人对感染的抵抗力是相当低的,导致医院感染增加。发病机理内源性感染发病机理:内源性感染在医院感染中占有重要位置,尤其是对于某些特殊人群,如免疫力功能低下、器官移植、大量应用广谱高效抗菌药物等病人。但不同病人医院感染的发病机理可能不完全相同。比如我国肖光夏[1]等学者对烧伤患者发生肠源性医院感染的系列研究。发现肠道细菌在烧伤后1-3小时开始移位,30-60分钟到达肠系膜淋巴结,90分钟到达肝脾,12-24小时全身播散达高峰。这主要是因为大面积烧伤后肠粘膜发生应激性反应,通透性增加,产生出血、溃疡、IgA分泌减少,抗定植能力降低所致;同时巨噬细胞摄取过度增殖菌而不能杀灭之,使之成为穿壁运载和播散细菌的工具。因此烧伤病人发生早期败血症于肠粘膜损害屏障和门静脉内的内毒素迅速增加密切相关。还有学者对医院内肺炎的发病机理进行了研究。认为其病原体主要来源于病人体内,如病人鼻咽部的定植菌随各种操作进入下呼吸道,也可能是由于病人胃内pH值增高,使G-细菌定植,经胃液返流逆向定植于口咽部、气管,再经吸入而致肺炎或因直接误吸胃液而致肺炎;同时,一些外源性因素如各种插管、细谈对呼吸道粘膜损伤、呼吸机螺纹管的污染、被污染的冷凝水的回流及医务人员手的污染等,也是促使病人鼻咽部、气管定植菌移位而致肺炎的重要因素。外源性感染发病机理:外源性感染病原体来自患者体外,通过不同途径进入患者体内,进而发生感染。比如微生物通过各种被污染的器械、被污染的植入物、医务人员的手进入患者体内,继而黏附、聚集、定植于患者不同部位,在患者免疫力下降时发生感染。临床表现不同部位医院感染常有不同临床表现,比如医院感染下呼吸道感染有下列表现症状或体征:(1)无其他原因的发热(>38℃);白细胞减少(<4000WBC/mm3)或白细胞增加(≥12000 WBC/mm3);≥70岁的老人,无其他原因的突然神志改变。(2)新出现的脓痰或痰性状改变或呼吸道分泌物增加,或需吸痰次数增加;新出现或恶化的咳嗽或呼吸困难或呼吸急促;湿啰音或支气管呼吸音;气体交换障碍[如氧饱和度下降(PaO2/FiO2≤240),需氧量增加,或机械通气量需求增加];放射学检查:(1)新的或进展的且持续的浸润;(2)肺实变;(3)空洞形成。而医院感染泌尿道感染则有下列表现症状或体征:(1)新近出现发热(>38℃);(2)出现尿急、尿频、尿痛等膀胱刺激症;(3)出现排尿困难或耻骨压痛等症状。化验检查:(1)尿液白细胞酯酶和(或)硝酸盐试验阳性(用dipstick试纸);(2)脓尿(非离心尿≥10 WBC/mm3或≥3 WBC/高倍视野);(3)非离心尿革兰氏染色见病原体;(4)非排泌尿(经导尿或耻骨上穿刺抽取)中至少2次尿培养出相同的细菌(革兰氏阴性菌或腐生葡萄球菌),且菌落数≥102cfu/ml;(5)先前已使用针对泌尿道感染的有效抗菌药物治疗,尿液培养的细菌菌落数≤105cfu/ml,且只有单一的致病菌(革兰氏阴性杆菌或腐生葡萄球菌);流行病学特点(三间分布)医院感染的人群分布:(1)调查发现,医院感染与年龄有关,婴幼儿和老年人感染率高,主要与婴幼儿和老年人抵抗力低有关;(2)多数调查发现医院感染于性别无关;(3)患不同基础疾病的病人医院感染发病率不同,其中以恶性肿瘤病人发病率最高,其次为血液病患者;(4)有无危险因素的病人医院感染发病率不同,有危险因素的病人医院感染发病率高。医院感染的地区分布:(1)不同科室的医院感染率有很大差异,通常认为重症监护病房(ICU)发病率最高,其次为肿瘤血液病科,烧伤科等。(2)不同级别、性质及床位数的医院感染发病率不同。级别愈高,医院感染发病率愈高;大医院高于小医院;教学医院高于非教学医院,主要是因为前者收治的病人病情重,有较多的危险因素和侵入性操作。(3)地区之间的医院感染发病率不同。一般认为,贫穷国家高于发展中国家,发展中国家高于发达国家,世界卫生组织2002年发布的数据显示,在由其资助的14个国家55所医院的现患率调查结果显示:平均8.7%的住院患者发生了感染。参与调查的医院代表了4个WHO区域(欧洲、东地中海、东南亚和西太平洋)。医院感染发生率最高地区的是东地中海和东南亚区域(分别为11.8%和10.0%),欧洲和西太平洋区域分别为7.7%和9.0%。医院感染的时间分布:医院感染发病率的季节变化不明显,也有报道冬季发病率较高,夏季发病率较低。传播过程医院感染的传播过程包括3个环节,即感染源、传播途径和易感人群,缺一不可。这是就外源性感染而言,而内源性感染则有所不同,它的传播过程是感染源自身、易位途径和易感生态环境,需从微生态角度进行描述。感染源:是指病原微生物自然生存、繁殖并排出宿主。包括(1)已感染的病人;(2)带菌者或自身感染者;(3)环境贮菌源;(4)动物感染源。传播途径:是指病原体从感染源排出并侵入易感人群的途径。包括(1)接触传播;(2)空气传播;(3)水和食物传播;(4)医源性传播;(5)生物媒介传播。易感人群:包括(1)机体免疫功能受损者;(2)婴幼儿及老年人;(3)营养不良者;(4)接受免疫抑制剂治疗者;(5)长期使用广谱抗菌药物者;(6)住院时间长者;(7)手术时间长者;(8)接受各种介入性操作的病人。不良后果医院感染的危害不仅表现在增加患者发病率和病死率,增加患者的痛苦及医务人员工作量,降低病床周转率方面,还给患者及社会造成重大的经济损失。据报道:医院感染造成的额外病死率为4%~33%,病死率最高的是HAP。阿根廷的研究[2]显示,UTI、导管相关BSI(CA-BSI)血流感染、VAP分别增加病死率5% ,25% ,35%。另据报道,美国每年发生医院感染超过200万例,引起40亿美元的额外费用和8万病例死亡[3];英国估计每年发生10万例医院感染,造成5000病例死亡,额外支出16亿欧元[4],这些都是指直接的损失。发达国家的研究显示[5],每例医院感染的额外费用为1000~4 500美元(平均1800美元),但在儿科病房特别是新生儿病房额外费用可超过10000美元。预防与控制(1)加强医院感染的管理;(2)加强感染源的管理;(3)开展医院感染的监测;(4)加强临床抗菌药物的管理;(5)加强医院消毒灭菌的监督管理;(6)加强医务人员手的清洁与消毒;(7)加强医院卫生学监测;(8)加强医源性传播因素的监测与管理;(9)严格探视与陪护制度;(10)加强临床使用一次性无菌医疗用品的管理;(11)加强重点部门、重点环节、高危人群与主要感染部位的医院感染管理;(12)对易感人群实行保护性隔离;(13)及时总结与反馈临床上分离的病原体及其对抗菌药物的敏感性;(14)开展医院感染的宣传教育。[1] 余佩武,肖光夏.血小板活化因子在烧伤后肠源性感染发病机制中的作用[J].中华医院感染学杂志.1996,6(2):65-69.[2] Daschner F.Cost-effectiveness in hospital infection control lessons for the 1990s[J].J Hosp Infect,1989,13:325—336.[3] Askarian M,Crooran N R.National nosocomial infection surveillance system based study in Iran:additional hospital stay attribuable to nosocomial infections[J].Am J Infect Control,2003,31(8):465—468.[4] Warren D K,Shukla S J,Olsen M A,et a1.Outcome and attributable cost of ventilator-associated pneumonia among intensive care unit patients in a suburban medical center[J].Crit Care Med,2003,31(5):1312—1317.[5] Yalcin A N.Socioeconomic burden of nosocomial infections[J].Indian J Med Sci,2003,57(10):450—456.
秦爱兰 主任医师 苏州大学附属第一医院 感染病科1.3万人已读 - 论文精选 善宁治疗顽固性腹水临床研究
顽固性腹水指对饮食限钠和大剂量的利尿剂(安体舒通400mg/d,速尿160mg/d)治疗不敏感或在治疗性腹腔穿刺术后迅速再发【1】。善宁是一种人工合成的八肽生长抑素,除保留了十四肽生长抑素的全部生物活性外,还延长了其生物半衰期限,且生物学活性比天然生长抑素强70倍,而副作用也相对减少【2】。善宁具有选择性收缩内脏血管、减少肝脏血流量及血流速度,降低门脉压等作用【3】。门脉高压是肝硬化腹水形成的主要原因,基于善宁降低门脉压的作用机理及副作用少、半衰期长、应用方便等特点,我们在临床将善宁应用于顽固性腹水的患者,取得了较好的疗效,现报道如下:1.资料与方法:1.1.临床资料:我院2008年08月~2011年02月住院患者40例,男25例,女15例,年龄39~81岁,平均年龄57.6±11.5岁。所有患者均通过B超或CT证实为肝硬化失代偿腹水形成,并且经过常规抗感染、输白蛋白、利尿等治疗后腹水仍不能消退,符合难治性腹水的诊断标准。所有患者的基线特征详见表1。治疗组:乙型病毒性肝炎后肝硬化12人,丙型病毒性肝炎肝硬化2人,血吸虫性肝硬化2人,自身免疫性肝硬化1人,原发性肝癌3人。对照组:乙型病毒性肝炎后肝硬化12人,丙型病毒性肝炎肝硬化1人,血吸虫性肝硬化3人,胆汁淤积性肝硬化1人,原发性肝癌3人。治疗组中有4例患者既往有过食管胃底静脉曲张破裂出血,对照组中有3例患者既往有过食管胃底静脉曲张破裂出血。两组临床资料差异无显著性(P>0.05),具有可比性。表1 两组患者基线特征比较(n=20)组别男/女年龄/岁SAAG( g/L)Child-pugh分级范围平均A级B级C级治疗组12/841~8157.4±11.118.56±8.100128对照组13/739~8057.8±12.219.01±5.7701371.2.治疗方法:患者入院后均给予相应的抗感染、补充白蛋白、利尿、纠正水电解质失调以及对症支持等常规治疗。治疗组在此治疗基础上加用善宁100ug每8h皮下注射一次,共14 d。用药期间观察病人一般生命体征的变化情况,同时记录病人每天尿量、体重及腹围,二周后统计病人二周的平均尿量、体重、尿电解质、腹围变化情况。1.3.统计学处理:数据资料用 ±SD表示,组间比较用均数t检验。2.结果:治疗结果分为有效和无效,治疗有效:治疗7d内尿量增加,24h尿量在1600-2500mL,尿钠量增加,2周内腹水消退,症状与浮肿体征消失。治疗无效:治疗2周内腹水仍未完全消退,症状与体征仅部分好转或无明显变化。治疗组有效率为80%(16/20);对照组有效率为50%(10/20)。两组患者有效率差异有显著性(P<0.05)。治疗组患者在加用善宁后尿量明显增加,腹胀及水肿明显消退,在2周之内腹围明显缩小,体重减轻,24h尿钠量明显增加,尿钠/尿钾比值明显高于对照组,两组比较差异有显著性(P<0.05)。治疗组中1例原发性肝癌患者入院时腹胀明显,查腹部CT示:原发性肝癌伴广泛转移,腹腔积液,常规治疗加用善宁皮下注射后患者24h尿量达2100ml,一周之内腹胀缓解,出院时复查CT与入院时比较无明显进展。部分患者在初次注射善宁时出现注射部位疼痛,通过使用前使之达到室温,肌肉注射时更换注射部位等措施,使疼痛缓解;1例患者在注射善宁2天后出现肝性脑病前期症状,考虑与患者对善宁引起内脏血流减少较敏感,进入肝脏的血流减少,导致氨等物质代谢紊乱有关,予以相应的处理及减少善宁注射剂量,患者症状缓解;余患者未出现严重的不良反应。 表2 两组患者治疗后尿量及腹围变化情况( ±SD)观察项目治疗组对照组二周后腹围平均减少(cm/d)2.03±0.431.08±0.63二周内平均每天尿量(ml/24h)2087±374.71578±175.6二周后24h尿钠量(mmol/24h)162.31±98.3568.56±18.38有效率(%)80%50%3.讨论:腹水是肝硬化的主要及常见并发症, 多种原因均可引起腹水,其中约75%的腹水患者为肝硬化,其他原因包括恶性肿瘤(10% )、心衰(3% )、结核(2% )、胰腺炎(1%)和其他少见病。其中肝硬化失代偿期75%以上患者可出现腹水。肝硬化腹水患者约50%在2年内死亡。常规药物治疗无效者,6个月内病死率达50%,顽固性腹水患者1年存活率仅为25%【4】。顽固性腹水的发生机制较为复杂,其中有两个较为关键的因素:门脉高压和水钠潴留。其中最主要是门脉高压,门脉高压会导致肝窦的静水压增加,从而使液体容易漏出至腹腔,研究发现没有肝硬化的窦前性门脉高压患者很少形成腹水。门脉高压是腹水形成的决定性因素,肝静脉门脉楔压梯度<12mmHg 者很少产生腹水,因此降低门脉压力常常可以缓解腹水。除此以外,门脉高压还可以导致水钠潴留,至少从以下三方面得到肯定:(1)门脉高压引起脾脏和全身循环改变导致血管紧张素和抗钠利尿系统激活,引起肾性钠水潴留。(2)肝脏压力增加引起肝肾反射导致钠水潴留。(3)通过门体分流绕过脾脏区域的物质可在肾脏产生钠潴留效应。门脉高压是肝硬化腹水形成的主要原因,因此在腹水的治疗中除了相应的抗感染、维持水电解质平衡、补充白蛋白、应用利尿剂,及对症支持等常规治疗,还应该降低门脉高压,从腹水的发病机制上进行治疗。根据有无门脉高压腹水又可分为门脉高压性和非门脉高压性,门静脉高压患者SAAG≥11 g/L,精确度为97%,而SAAG<11 g/L则没有门静脉高压,精确度也是97%,我们统计40例病人在刚入院时的SAAG,其中对照组SAAG的平均值为18.56±8.10g/L,治疗组SAAG的平均值为19.01±5.77 g/L,两组差异无显著性(P>0.05),说明两组病人均存在明显的门脉高压。因此降低门脉压力对于治疗顽固性腹水是相当必须的。目前,治疗门脉高压的药物主要为血管活性药物,包括血管收缩和血管舒张药。血管收缩药是通过使内脏的动脉血管收缩,减少内脏血流,进而减少门静脉血流,达到降低门静脉压力的目的。常用药物有血管加压素、生长抑素、β受体阻滞剂等。血管扩张药则以不同机制发挥作用,或减少肝内血流的阻力,或直接扩张侧支循环及通过其引起的压力反射,调节肠系膜动脉血管收缩,减少门静脉血流,药物有硝酸盐类、钙离子通道阻滞剂、α受体阻滞剂、5-羟色胺(5-HT)受体阻滞剂等。其中生长抑素类因其全身不良反应少见,且较轻微,最常应用于临床。善宁为8肽生长抑素类似物,其半衰期较天然生长抑素明显延长,且其副作用明显减少,使用方便,有研究发现不同剂量善宁均能明显降低门脉压力,门脉血流量参数和门静脉最大血流速度(PFVmax)降低【5】。既往国外研究认为,善宁降低门脉压力是由于选择性作用于内脏血管平滑肌,导致内脏动脉收缩,门静脉血流减少,从而使门静脉压力降低【6】,后来国外研究报道,善宁并不是通过对内脏血管的直接收缩作用,而是通过抑制具有血管活性作用的胃肠肽,如胰高血糖素、降钙素、血管活性肠肽、基因相关肽物质和一氧化氮等,通过这些作用间接使内脏血管收缩,血管血流量减少,从而使门静脉压力降低【7】 。国内张娟、丁惠国等人通过动物实验证明,生长抑素及其类似物影响门脉高压症血液动力学机制是:通过生长抑素受体亚型来抑制肝星状细胞的收缩及血管扩张活性物质的作用,如胰高血糖素、血管活性肠肽、一氧化氮等【8】。目前善宁降低门脉压的作用机理尚不清楚,但是善宁减少血管血流量,降低门脉压的作用是得到肯定的。本组实验病例在常规治疗的基础上加善宁皮下注射,经治疗后治疗组患者24h尿量明显增加(2087±374.7),24h尿钠含量明显增加(162.31±98.35)、腹围明显减少(2.03±0.43)。本组患者均对利尿治疗失败,表现为:应用利尿剂但体重降低很少或无降低,同时尿钠的排出低于78mmol/d;或者利尿剂导致有临床意义的并发症,如肝性脑病、血肌酐> 176.8 umol/L、血钠<120 mmol/L或血钾>6.0 mmol/L【9】。顽固性腹水患者本身存在明显的循环功能障碍,如继续加大利尿剂使用剂量,非但利尿效果不佳,反而使GFR及RPF更为减少,从而导致肾功能衰竭,严重电解质紊乱,危及患者生命,在利尿剂治疗无效的基础上加用善宁皮下注射,善宁可以抑制胰高血糖素、血管活性肠肽、降钙素等的释放,选择性收缩内脏血管,降低门脉压力,同时善宁还可以直接抑制肾素-血管紧张素-醛固酮系统,使血管阻力下降,降低醛固酮水平,同时减少抗利尿激素的释放,从而改善肾脏的血流灌注,使尿量及24h尿钠量增加,减少水钠潴留,促进腹水的消退。不少观察研究【10】还提示,善宁能够逆转或者促进肝炎肝硬化病人的肝肾综合征和肾功能的改善。因而,可以认为善宁对肝硬化难治性腹水的治疗作用可能是其降低门脉压力和抑制肾素一血管紧张素一醛固酮系统两方面作用综合效应的结果。治疗组组中有4例患者既往有过食管胃底静脉曲张破裂出血病史,在住院治疗期间未再出现,而且随访中亦未出现再次出血,且腹水消退后未出现复发,减少了住院次数,生活质量得到了提高。除此以外,研究还发现善宁可以使肝癌细胞阻滞于G0~G1期、S期和G2~M期细胞数明显减少,对肝癌细胞具有显著的抗增殖作用并诱导肝癌细胞进入凋亡,并呈时效量效关系。生长抑素及其类似物是一类有效的抗血管生成剂,可以抑制血管内皮细胞的增殖,并且可以抑制肿瘤细胞释放VEGF[11]。因此选择有腹水的癌症病人应用善宁,不但有利于腹水的消退,还有利于抑制肝癌的增殖。综上所述,善宁皮下注射可以降低肝硬化患者存在的门脉高压,改善肾脏血流灌注,从而减少水钠潴留,促进腹水消退,用于治疗顽固性腹水可以取得较好的临床疗效,改善患者的生活质量。 参考文献[1]Runyon BA ; AASLD Practice Guidelines Committee.Management of adult patient s wit h ascites due to cirrhosis : an update.Hepatology , 2009 ,49 :2087 - 2107.[2]Bahaa Eldeen Senousy,Peter V Draganov. Evaluation and management of patients with refractory ascites: World J Gastroenterol.2009 January 7; 15(1): 67-80.[3]潭跃.国内应用善得定治疗上消化道出血近况.现代诊断与治疗,1995,6(2):119.[4]陈成伟.腹水的治疗[J].胃肠病学,2003,8(2):101.[5]丁惠国 肝硬化门脉高压症内科治疗的选择与评价世界华人消化杂志 2007年5月18日;15(14): 1579-1582.[6]Burroughs AK. Somatostatin and octreotide for variceal bleeding[ J ] . J Hepatol, 1991, 13( 1) : 1~ 4.[7]Sieber C, Mosca PG, Groszmann RJ.Effect of somatostat in on mesenteric vascular resistance in normal and portal hypertension rats[ J] .Am J Physiol, 1992, 262( 2) : G274~ 277.[8]张娟, 丁惠国, 尤红, 唐淑珍, 尚宏伟, 王兴翠, 贾继东. 生长抑素受体亚型在人肝星状细胞的表达及其临床意义. 首都医科大学学报 2006; 27: 441-444.[9]郝建宁,杨立新.肝硬化腹水病人的处理——美国肝病学会实践指南相关问答.中国实用内科杂志,2007,27(8):267—570.[10]Angeli P.Volpin R,Gerunda G,et a1.Reversal of type 1 heap-renal syndrome with the administration of midodrine and octreotide[J].Hepatology,1999,29(6):1690—1697.[11]Mentlein R, Eichler O, Forstreuter F, et al. Somatostatin inhibits the production of vascular endothelial growth factor in human glioma cells[J].Int J Cancer,2001,92(4):545-550.
秦爱兰 主任医师 苏州大学附属第一医院 感染病科5083人已读 - 论文精选 49例重症甲型H1N1流感临床治疗分析
甲型H1N1流感是一种新发传染病,其病原体是猪流感、禽流感和人流感三种流感病毒基因重组后产生的新毒株[1]。在甲型H1N1流感流行期间,虽然用奥司他韦或扎那米韦抗病毒治疗效果显著[2],但对于重症甲型H1N1流感尤其是伴有肺炎的治疗,还没有一套完全成熟的治疗方案。我们在综合治疗的基础上加用糖皮质激素,成功阻断了部分患者病情的进展,降低了危重症发病率,现报告如下。1 资料与方法1.1 一般资料 49例病人为2009年11月至2010年3月在本院住院治疗的重症甲型H1N1流感患者,所有病例均符合中华人民共和国卫生部颁布的《甲型H1N1流感诊疗方案》重症病例诊断标准[1],且影像学检查有肺炎征象。根据治疗过程中是否使用糖皮质激素,将49例病人分为两组:糖皮质激素组(治疗组)31例,其中男性14例,女性17例,年龄20~80岁,平均年龄43.9±15.58岁;非糖皮质激素组(对照组)18例,其中男性8例,女性10例,年龄18~75岁,平均年龄43.06±16.28岁。两组患者在年龄和性别组成上无统计学差异(P>0.05)。1.2 方法 1.2.1 治疗方法:两组患者均采用常规奥司他韦抗病毒、防治继发感染及对症支持治疗。治疗组在此基础上加用糖皮质激素治疗,激素首次用量为甲基强的松龙1-1.5mg/kg/d,根据临床症状、肺部病灶吸收情况及氧合指数改善情况每3-5天剂量减少20mg,至40mg/天后改为强的松口服,减量方法为每3-5天剂量减少10mg,最后减至0.25mg/kg.d, 3天后停药。所有使用糖皮质激素治疗的患者均使用质子泵抑制剂,同时予5%碳酸氢钠漱口,并加强口腔护理。1.2.2 观察指标:每天观察患者体温、咳嗽咳痰、胸闷及肌肉酸痛等情况,根据其严重程度对每个症状进行评分:0分(无相应症状)、1分(轻度)、2分(中度)、和3分(重度)。治疗前、后根据胸部X线或CT片对患者肺部病变进行评分,双侧肺各分为上、中、下3个肺野,内、中、外3个带,双侧肺共18个野带区(简称小区)[3],病变每累及一个小区记1分,共18分。分别在0天、3天、7天及2周时对上述观察指标的评分进行统计比较。1.2.3 统计学处理 计量资料以均值±标准差表示,两组间比较采用t检验,两个率的比较用ⅹ2检验。P<O.05为两组间差异有统计学意义。2 结果2.1 一般情况 治疗组起病至发生重症甲型H1N1流感平均为5.03±1.65天,起病后平均5.77±2.20天开始用糖皮质激素治疗,激素治疗时间平均为13.71±1.51天。对照组起病至发生重症甲型H1N1流感平均为5.17±1.63天。两组患者在起病至发生重症甲型H1N1流感天数比较无统计学差异(P>0.05)。2.2 住院时间 治疗组平均住院天数为16.16±1.63天,对照组平均住院天数为17.67±1.89天(P<0.05),在抗病毒及综合治疗基础上加用糖皮质激素明显缩短住院天数。2.3 临床表现 49例患者均有发热,体温波动于37.5~40.1℃之间,其他表现为咳嗽咳痰(83.67%)、乏力(81.63%)、胸闷(55.1%)、肌肉酸痛(40.82%)、咽痛(40.82%)、流涕(26.53%)、鼻塞(18.37%)等典型的流感样症状,其中部分患者出现恶心、呕吐(8.16%)和腹泻(2.04%)等消化道症状。治疗过程中各观察点患者的临床症状评分见表1。表1 糖皮质激素治疗组与对照组不同时期症状评分比较(数据以均数±标准差表示) 0天3天7天2周症状对照组治疗组对照组治疗组对照组治疗组对照组治疗组发热2.44±0.612.32±0.521.06±0.850.39±0.620.39±0.600.13±0.240.00±0.000.00±0.00咳嗽咳痰1.57±0.571.67±0.642.07±0.531.56±0.531.64±0.601.04±0.360.50±0.570.41±0.57胸闷1.30±0.421.53±0.561.40±0.481.24±0.540.80±0.640.41±0.580.00±0.000.18±0.33肌肉酸痛1.50±0.501.42±0.490.88±0.440.58±0.490.13±0.220.08±0.150.00±0.000.00±0.00总分1.82±0.661.84±0.601.38±0.790.94±0.69a0.94±0.750.46±0.59b0.14±0.250.16±0.28注:a:与对照组相比,P<0.01; b: 与对照组相比,P<0.05入院时两组患者的发热、咳嗽、咳痰、肌肉酸痛及胸闷等症状得分比较无统计学差异(P>0.05),两组患者的起始病情相似。治疗第3天和第7天时,治疗组患者发热明显下降,咳嗽咳痰及肌肉酸痛等症状明显缓解,两组患者症状总得分出现差异(P值分别为<0.01和<0.05),但到2周时又无统计学差异(P>0.05)。2.4 胸部影像学检查:治疗组起病初期单侧肺病变8例,其中左侧6例,右侧2例,双肺病变23例。对照组起病初单侧肺病变6例,均为左侧,双肺病变12例。入院时治疗组胸部病变评分为3.71±1.73,对照组胸部病变评分为3.67±1.70,两组患者的起始胸部病变相似,胸部病变评分比较无统计学差异(P>0.05)。治疗过程中两组患者胸部病变评分变化见表2。在治疗3天时,治疗组病变无明显变化,而对照组则明显加剧趋。至入院一周时,两组患者肺部病与入院第三天相比有好转趋势,治疗组评分显著优于对照组,且对照组肺部病变仍较入院时严重。至入院2周时,两组患者肺部病灶均明显吸收。表2 两组患者胸部病变评分(数据以均数±标准差表示)组别基线3天7天2周治疗组3.71±1.733.97±1.773.32±2.051.97±1.83a对照组3.67±1.705.50±1.50a5.11±1.47a2.38±1.36aP值(两组相比)0.95180.03460.02790.4589注:a表示与基线相比,P<0.052.5 其他 治疗组中有1例患者合并有再生障碍性贫血及糖尿病,该患者在当地医院未使用抗病毒治疗及糖皮质激素,转至我科时已发展成危重症并发严重呼吸衰竭。虽经使用糖皮质激素、机械通气、奥司他韦抗病毒及加强抗感染治疗,20天后仍有严重缺氧,胸片示双肺弥漫性间质炎症,咽拭子行甲型H1N1流感病毒核酸检测仍阳性,患者家属放弃治疗,予自动出院;6例既往有糖尿病病史的患者出现血糖升高,加大胰岛素使用量或改用胰岛素泵治疗后血糖控制正常;1例患者继发肺部真菌感染,经积极抗真菌及加强支持治疗后复查真菌转阴。对照组中2例既往有糖尿病病史的患者出现血糖升高,加大胰岛素使用量后血糖亦控制正常;无继发真菌感染病例。另有2例患者入院时确诊为重症甲流感,当时未使用糖皮质激素治疗,于入院三天后即发展成危重症甲流感,在原有治疗基础上加用糖皮质激素及呼吸支持后症状改善,于入院一个月后好转出院。3 讨论甲型H1N1流感病毒是由猪流感、禽流感和人流感三种流感病毒基因重组后产生的新毒株,被甲流病毒感染的单核细胞会快速产生肿瘤坏死因子-α、白细胞介素(IL)-1β、IL-6、IL-8等促炎因子及趋化因子,促进宿主的免疫应答,这一过程是机体清除病毒所必需的。但大量的细胞因子和炎症介质的释放所产生的“免疫风暴”会加重病情甚至造成致死性的气道、肺部及肺外脏器的损伤[4]。糖皮质激素可以直接抑制与炎症反应有关的许多细胞因子的转录,使血液中单核细胞数量减少,并抑制巨噬细胞释放蛋白-1α和单核细胞趋化蛋白-1。因此,糖皮质激素可作用于不同的炎症细胞和介质,减轻炎症反应。从激素的作用看,激素治疗的“目标”不是病毒,而是全身炎症反应以及肺渗出和损伤的过程。激素强大的抗炎作用,可明显减轻毒血症症状,使患者体温很快恢复正常,食欲增加,缓解了患者的紧张心理,有利于疾病的恢复;激素可缓解肺部急性免疫损伤,减轻肺泡渗出,改善肺泡的换气功能[5],从某种意义上说,也可防止或减轻后期的肺纤维化,以减少气管插管和机械通气的使用,降低病死率。不同于以往对许多病毒性传染病(如麻疹和水痘等)不使用激素治疗的主张,参考既往治疗SARS时使用糖皮质激素的经验,我们尝试在重症甲型H1N1流感患者中使用适量的糖皮质激素。从治疗组31例患者的治疗结果来看,治疗组患者的发热、咳嗽咳痰、胸闷及肌肉酸痛等临床症状较对照组好转快,肺泡炎性渗出减少,肺部病变吸收加速,可以缩短患者的住院时间,减轻患者的经济负担。但治疗到2周时两组临床症状无明显差异,考虑甲型H1N1流感做为一种病毒感染性疾病,其存在自愈性,如无严重并发症,其自然病程相似。因此我们需积极预防和处理并发症,降低疾病的自然发展高峰,减少死亡率和危重症化率。 糖皮质激素作为一把双刃剑,目前用于治疗甲型H1N1流感存在争议。我们的临床研究结果表明适时、适量应用激素可以降低疾病的自然发展高峰,减轻肺泡渗出,减少患者发生ARDS的机会。同时激素的作用是有限的,特别是大剂量、长时间应用带来的一定的副作用,尤其是继发感染,已成为甲型H1N1流感患者重要的死亡原因之一。本研究中治疗组亦出现患者血糖升高和继发真菌感等副作用,结合对照组2例患者也出现血糖升高,考虑血糖升高与机体的应急反应有一定的关系。因此,从治疗的角度出发,我们主张使用糖皮质激素,但应强调适时、适量、适度,同时加强预防副反应的措施。对两组患仍有待进行长时间随访,以进一步了解肺部纤维化形成等状况,从而明确糖皮质激素对重症甲型H1N1流感长期预后的影响,尤其是对肺纤维化形成的影响。参考文献1.中华人民共和国卫生部.甲型H1N1流感诊疗方案(2009年第三版)[J].中华人民共和国卫生部办公厅,2009.2.Centers for Disease Control and Prevention(CDC).update:drug susceptibility of swine-origin influeza A(HlN1) viruses,April 2009[J].MMWR Morb Mortal wkly Rep,2009,58(16):433-435.3.许晓矛,梁碧玲,曾庆思,等. SARS的激素治疗与胸片所见[J].中山大学学报(医学科学版),2007,28(2):165-169.4.Kobasa D,Takada A,Shinya K,et al.Enhanced virulence of influenza A viruses with the haemagglutinin of the 1918 pandemic virus [J].Nature,2004,431(7009):703-707.5.So LK,Lau LY,et al.Department of a standard treatment protocol for severe acute respiratory syndrome[J]. Lancet,2003,361:1615-1617.
秦爱兰 主任医师 苏州大学附属第一医院 感染病科4618人已读 - 论文精选 苏州地区铜绿假单孢菌和鲍曼不动杆菌医院感染调查分析&#61482;
苏州地区铜绿假单孢菌和鲍曼不动杆菌医院感染调查分析*秦爱兰,范斌,李新芳,邓长卿,甘建和,刘月秀(苏州大学附属第一医院感染科,江苏 苏州215006)摘要:目的 探讨苏州地区住院患者医院感染铜绿假单孢菌和鲍曼不动杆菌感染状况及耐药特点。方法 采用回顾性的调查方法,对苏州地区2O04一2007年32所医院的住院患者医院感染铜绿假单孢菌和鲍曼不动杆菌进行分析。结果 2004- 2007年32所医院共发生院内感染17668例,其中铜绿假单孢菌1334例(7.55%),鲍曼不动杆菌1187(6.72%)例。铜绿假单孢菌和鲍曼不动杆菌感染部位主要以下呼吸道为主,二者分别为85.01%、86.69%;感染科室则主要分布在神经外科、ICU病房、呼吸内科。从2004年至2006年铜绿假单孢菌和鲍曼不动杆菌对各种抗生素的耐药率呈逐年升高趋势,2007年有所下降。结论 苏州地区院内感染铜绿假单孢菌和鲍曼不动杆菌发生率呈逐年上升趋势,对各种抗生素的耐药率在2004年-2006年呈逐年升高趋势,2007年有所下降。各医院应高度重视,进一步加强对医院感染工作的管理,采取有效措施,控制院内感染铜绿假单孢菌和鲍曼不动杆菌的发生及耐药率的升高。关键词:医院感染;调查分析;铜绿假单孢菌;鲍曼不动杆菌;中图分类号:R378.2+ 文献标识码:A 文章编号:1673-0399(2009)05Investigation and Analysis of Nosocomial Infection of Pseudomonas Aeruginosa and Acinetobacter Baumannii from 2004 to 2007 in Suzhou RegionQIN Ai-lan, FAN-Bin, LI Xin-fang , DEN Chang-qing, GAN Jian-he, LIU Yue-xiu (Infectious Diseases Dep, the First Affliated Hospitsl of Soochow University, Jangsu suzhou, 215006, China)Abstract:Objective To investigate the infection and the drug resistance of pseudomonas aeruginosa and acinetobacter baumannii from hospitalized cases in Suzhou region.Methods An analysis was made on the basis of the survey in 32 hospitals in suzhou region from 2004 to 2007.Strains of pseudomonas aeruginosa and acinetobacter baumannii were collected and bacterial susceptibility testing was carried out with Kirby-bauer method. Results OF 17,668 cases of nosocomical infection collected in 32 hospitals from 2004 to 2007, peudomonas aeruginosa accounted for 1334(7.55%)and acinetobacter baumannii accounted for 1187(6.72%). The cases of peudomonas aeruginosa were 190(5.78 %),307(6.91%),347(7.81%),490 (7.55%) respectively and that of acinetobacter baumannii were 210(6.38%),275(6.19%),309(6.95%), 373 (6.79%) respectively. The main infection sites of pseudomonas aeruginosa and acinetobacter baumannii were respiratory tract, and the incidence was 74.28%, 71.81% respectively. Furthermore, the infection occurred mainly in the department of neurosurgery, ICU ward, and the respiration department. Antibiotic resistance of pseudomonas aeruginosa and acinetobacter baumannii increasing from 2004 to 2006, and decreased in 2007.Conclusions In Suzhou region, nosocomial infections of pseudomonas aeruginosa and acinetobacter baumannii were on the rise . It is mandatory for each hospital to take effective measures, strengthen the hospital infection management to control the nosocomial infections and drug resistance of pseudomonas aeruginosa and acinetobacter baumannii.Key words:nosocomial infection;investigation and analysis;pseudomonas aeruginosa;acinetobacter baumannii医院感染一直是困扰医院的一大难题,铜绿假单孢菌(pseudomonas aeruginosa,PA)和鲍曼不动杆菌(A.baumannii,AB)是非发酵菌中最为重要的两种细菌,同时是医院感染重要的条件致病菌。近年来铜绿假单孢菌和鲍曼不动杆菌感染日益增多,仅次于金黄色葡萄球菌和大肠埃希菌,并呈现多重耐药现象,已引起临床医生的高度关注。为了解本地区鲍曼不动杆菌、铜绿假单孢菌感染及耐药状况,本文对苏州大市32家医院近四年院内感染鲍曼不动杆菌、铜绿假单孢菌进行了调查分析,现报道如下:1 材料与方法1.1 一般资料收集2004年1月至2007年12月苏州地区32所医院医院感染资料,医院感染的诊断依据根据卫生部2001年颁发的《医院感染诊断标准(试行)》执行。所有患者均符合卫生部医院感染的诊断标准。标本包括痰、脓液、分泌物、血液、尿液及其它标本等。1.2 菌种鉴定和药敏试验使用VITEK-2全自动细菌分析系统和手工法进行菌种鉴定。药敏试验采用K—B法,药敏结果根据2004年美国临床实验室标准化委员会(NCCLS)标准判定。质控菌株为鲍曼不动杆菌ATCC1960、铜绿假单孢菌ATCC2785。选用15种抗生素,包括: 哌拉西林、哌拉西林/他唑巴坦、替卡西林/他唑巴坦、头孢他定、头孢吡肟、头孢哌酮、头孢哌酮/舒巴坦钠、亚胺培南、美罗培南、氨曲南、庆大霉素、阿米卡星、环丙沙星、米诺环素、复方磺胺甲恶唑。1.3 统计学分析对调查数据利用SAS2.0统计分析系统进行Spearman等级相关检验2 结果2.1 鲍曼不动杆菌、铜绿假单孢菌院内感染状况自2004年、2005年、2006年及2007年分别发生院内感染3289例(2.6%)、4444例(2.6%)、4445例(2.6%)、5490例(2.7%)。其中铜绿假单孢菌各年度院内感染发生例数分别为190例、307例、347例和490例,占院内感染百分率分别为5.78%、6.91%、7.81%、8.92%(p
秦爱兰 主任医师 苏州大学附属第一医院 感染病科4309人已读





